 Осторожно!
Осторожно!
КОРЬ!!!
Корь -
инфекционное заболевание, вызываемым вирусами. Болезнь характеризуется
появлением лихорадки, общей интоксикации, пятнисто-папулёзной сыпью на коже,
конъюнктивитом, воспалением верхних отделов дыхательного тракта.
Корь
- опасная вирусная инфекция, может привести к слепоте, глухоте,
а при несвоевременно оказанной медицинской помощи - к смерти.
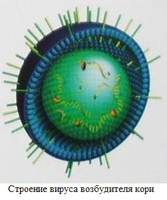
Возбудитель вызывает
развитие кори РНК-содержащий вирус Polinosa Morbillarum, относящийся к парамиксовирусам
(семейство Paramyxoviridae, род Morbillivirus).
Вирус неустойчив
в окружающей
среде, легко разрушается под действием различных дезинфицирующих веществ,
а также при нагревании и под влиянием действия ультрафиолетовых лучей.
Эпидемиология. В качестве источника
заболевания выступает больной человек. Заразным для
окружающих он становится за 2 дня до начала клинических признаков и, 4 дня
после появления кожных высыпаний. Механизм передачи вируса воздушно-капельный.
Возбудитель распространяется на большие расстояния воздушным потоком. В
большинстве случаев болеют дети дошкольного возраста и школьники.
Восприимчивость к вирусу Polinosa Мorbillarum
очень высокая.
 Действие вируса на организм. Вирус
проникает в организм с потоками воздуха через слизистую оболочку верхних
респираторных путей. Внедряется в клетки эпителия дыхательных путей,
накапливается там, а затем начинает размножаться. Возбудитель способен свободно
циркулировать в крови, при этом он разносится по всему организму. Вирус поражает
кожные покровы, конъюнктиву, слизистые оболочки верхних дыхательных путей и
ротовой полости. Редко вирус может заноситься в головной мозг, вызывая развитие
энцефалита. Эпителиальные клетки, поражённые вирусом, погибают, что
способствует скорому развитию вторичной бактериальной инфекции. Начиная с 3-го
дня после появления кожной сыпи, циркуляция вируса в крови резко снижается, а с
4-го дня чаще всего вирус не обнаруживается. С этого момента в крови появляются
вируснейтрализующие антитела.
Действие вируса на организм. Вирус
проникает в организм с потоками воздуха через слизистую оболочку верхних
респираторных путей. Внедряется в клетки эпителия дыхательных путей,
накапливается там, а затем начинает размножаться. Возбудитель способен свободно
циркулировать в крови, при этом он разносится по всему организму. Вирус поражает
кожные покровы, конъюнктиву, слизистые оболочки верхних дыхательных путей и
ротовой полости. Редко вирус может заноситься в головной мозг, вызывая развитие
энцефалита. Эпителиальные клетки, поражённые вирусом, погибают, что
способствует скорому развитию вторичной бактериальной инфекции. Начиная с 3-го
дня после появления кожной сыпи, циркуляция вируса в крови резко снижается, а с
4-го дня чаще всего вирус не обнаруживается. С этого момента в крови появляются
вируснейтрализующие антитела.
Клиническая картина. В течение
заболевания можно выделить следующие периоды:
ü Инкубационный
– продолжается от одной до двух с половиной недель.
ü Катаральный
или продромальный – длится не более недели.
ü Период
высыпаний - три дня.
ü Период
пигментации или реконвалесценции – до двух-трёх недель.
Первые
признаки заболевания появляются во второй половине инкубационного периода
появляются
-
Отёчность нижнего века, покраснение конъюнктив
-
Вечерние повышения температуры тела
-
Насморк, кашель
Для
продромального периода характерно резкое ухудшение общего состояния, повышение
температуры до 39-ти градусов, усиливаются все ранее перечисленные симптомы.
Наряду с этим появляются кожные высыпания в виде мелких красных пятен – коревая
энантема, расположенных преимущественно на слизистой твёрдого и мягкого нёба.
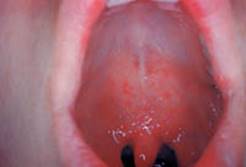 На слизистой
оболочке щёк появляются пятна Бельского-Филатова-Коплика.
Они представляют собой мелкие беленькие пятнышки, немного выступающие над
поверхностью слизистой, снаружи они окружены красноватой каёмочкой. Внешне
напоминают крупинки манки. Эти пятна исчезают сразу же после появления
экзантемы. Высыпания при коревой экзантеме не появляются все сразу. В их
эволюции можно выделить несколько этапов: в 1‑ый день высыпания
появляются на лице и шее; на 2-ой день – на туловище, верхних конечностях и
бёдрах; на 3-ий день сыпь спускается на голени и стопы, тем временем на лице и
шее высыпания начинают бледнеть. Сыпь представляет собой небольшие узелки,
выступающие над поверхностью кожи, окруженные пятном неопределённой формы,
диаметром до 1 см. Возможно слияние данных узелков в единую фигуру с неровными
краями.
На слизистой
оболочке щёк появляются пятна Бельского-Филатова-Коплика.
Они представляют собой мелкие беленькие пятнышки, немного выступающие над
поверхностью слизистой, снаружи они окружены красноватой каёмочкой. Внешне
напоминают крупинки манки. Эти пятна исчезают сразу же после появления
экзантемы. Высыпания при коревой экзантеме не появляются все сразу. В их
эволюции можно выделить несколько этапов: в 1‑ый день высыпания
появляются на лице и шее; на 2-ой день – на туловище, верхних конечностях и
бёдрах; на 3-ий день сыпь спускается на голени и стопы, тем временем на лице и
шее высыпания начинают бледнеть. Сыпь представляет собой небольшие узелки,
выступающие над поверхностью кожи, окруженные пятном неопределённой формы,
диаметром до 1 см. Возможно слияние данных узелков в единую фигуру с неровными
краями.
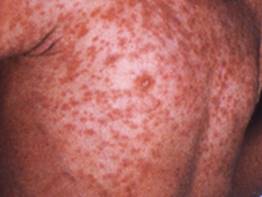 Затем, на 4-ый
день высыпания начинают бледнеть, оставляя за собой следы бурого цвета. После
чего, на месте высыпаний происходит отрубевидное отшелушивание кожи. На 3-4
день температура тела идёт на спад. Но как только появляются новые высыпания,
она повторно повышается до более высоких цифр, чем ранее.
Затем, на 4-ый
день высыпания начинают бледнеть, оставляя за собой следы бурого цвета. После
чего, на месте высыпаний происходит отрубевидное отшелушивание кожи. На 3-4
день температура тела идёт на спад. Но как только появляются новые высыпания,
она повторно повышается до более высоких цифр, чем ранее.
Одновременно
усиливаются симптомы общей интоксикации организма и повреждение респираторных
путей. На данном этапе присоединяется двусторонний конъюнктивит (иногда с
гнойным отделяемым), склерит, блефарит. Возможен ринит с обильными выделениями
серозно-слизистого или гнойного характера.
Всевозможные осложнения кори
1. Со
стороны дыхательной системы: бронхит, бронхиолит,
ложный круп, пневмония.
2. Со
стороны нервной системы: менингит, менингоэнцефалит, полирадикулоневрит, миелит, рассеянный склероз.
3. Со
стороны органа зрения: кератоконъюнктивит, слепота.
4. Другие: отит,
ларингит, стоматит, колит, миокардит, гепатит, гломерулонефрит.
Лечение. В первую очередь важно соблюдение строгого постельного
режима, диеты, прописанной врачом.
Специфического
лечения кори не существует, оно заключается в купировании и лечении появившихся
симптомов.
Например:
При присоединении бактериальной инфекции – антибиотики (строго по назначению
врача). При отёке головного мозга – диуретики, средства, улучшающие мозговое
кровообращение, противовоспалительные препараты.
При
недостаточности дыхательной системы – спазмолитики, оксигенотерапия.
Профилактика. Профилактика заключается в вакцинации
здоровых детей живой ослабленной вакциной в возрасте 12 месяцев и старше.
Ревакцинация проводится перед поступлением детей в школу. В качестве экстренной
профилактики прививку можно поставить в первые 72 часа после контакта с больным
человеком. У некоторых детей возможно на четвёртый день после прививки стёртое
проявление клинических признаков заболевания. Запомните, что вакцина не даёт
стопроцентной защиты от заболевания на всю жизнь, поэтому старайтесь, по
возможности, избегать контактов с больными корью.
Автор: Буковей П.В.
Источник: